Nie karmić smoka, rzecz o efektywności leczenia
Zamiast blokować lekarzom prawo emigracji, ułatwmy im przedsiębiorczość w Kraju nad Wisłą.
Bo liczy się człowiek
Czy w gospodarce sieci wiedzy lekarze muszą wyjeżdżać z Polski by obsługiwać zagranicznych pacjentów ? Czy wzorem programistów lub księgowych, nie mogliby świadczyć zdalnych usługi mieszkając w Polsce ?
Taka forma zarabiania byłaby realna, gdyby polski rynek usług telemedyczny był dostatecznie rozwinięty.
Choćby dlatego, Rząd powinien bez zbędnej zwłoki uregulować wprowadzenie telemedycyny do systemu ochrony zdrowia. Ustalić zasady efektywności ekonomicznej, dopuścić odpowiednie dla nich usługi medyczne i uwolnić spiralę rozwoju kompetencji i przedsiębiorczości w Naszym Kraju.
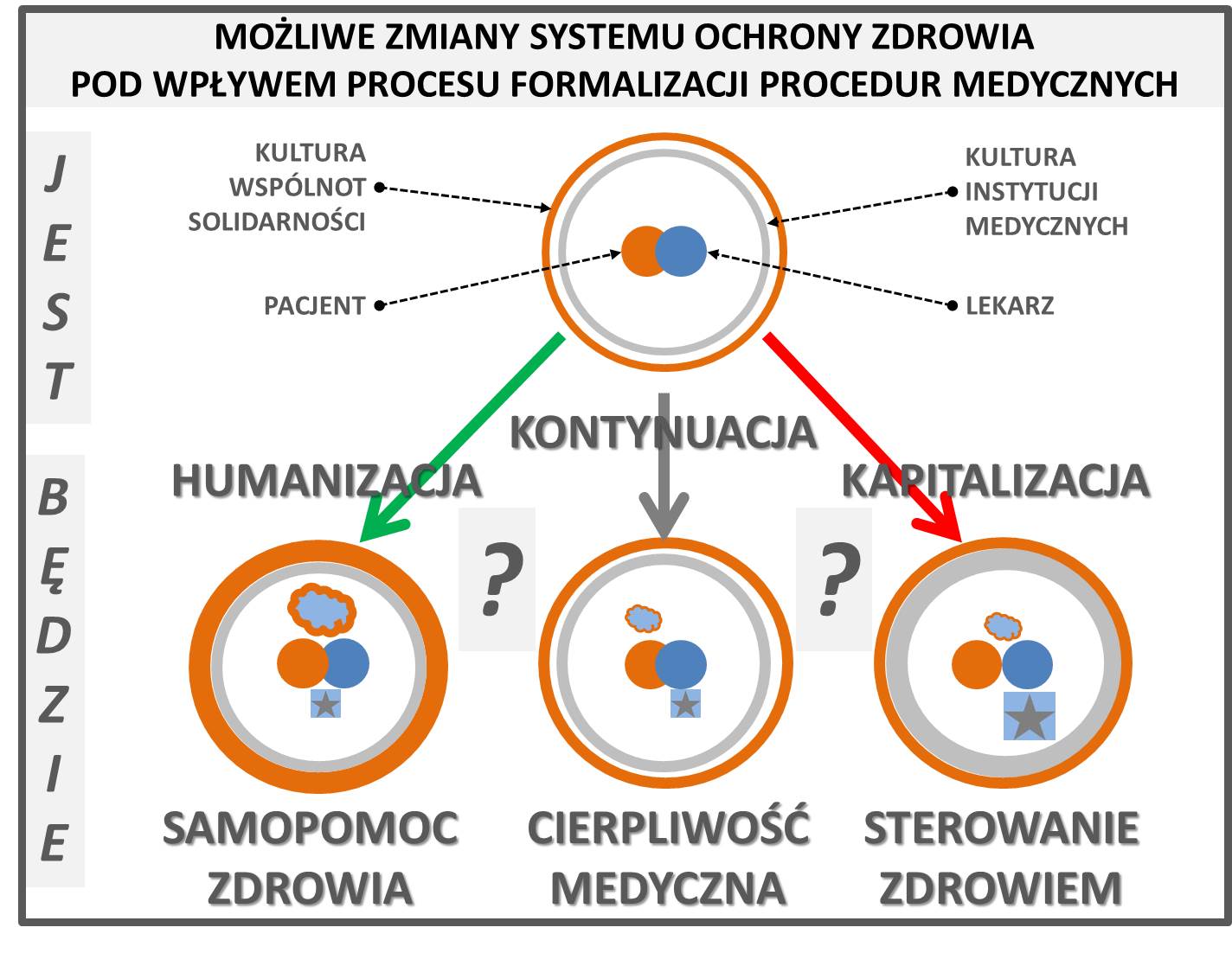
Rys. 1. Możliwe zmiany systemu ochrony zdrowia. Opracowanie własne Andrzej Madej.
Wcześniej jednak filozofowie i plastycy powinni wspomóc medyków i ekonomistów w ujęciu dylematów zmian w trzech wizjach relacji człowieka i lekarza. Samopomocy, cierpliwości i sterowania. A politycy, zgodnie z wartościami cywilizacji łacińskiej, zapisami naszej Konstytucji i wyzwaniami ekonomii XXI wieku, powinni wprowadzić przesądzenie o humanizacji systemu ochrony zdrowia, do strategii rozwoju Polski.
Proces humanizacji i witalizacji systemu ochrony zdrowia
Wprowadzenie cyfrowych technologii dla rozwoju narzędzi i technologii medycznych, w pierwszej kolejności wymaga innowacyjności i warunków dla opracowania nowych produktów. Taka podażowa perspektywa rozwoju, dominuje w trwającym obecnie w Polsce pierwszym etapie modernizacji systemu ochrony zdrowia (rysunek 2).
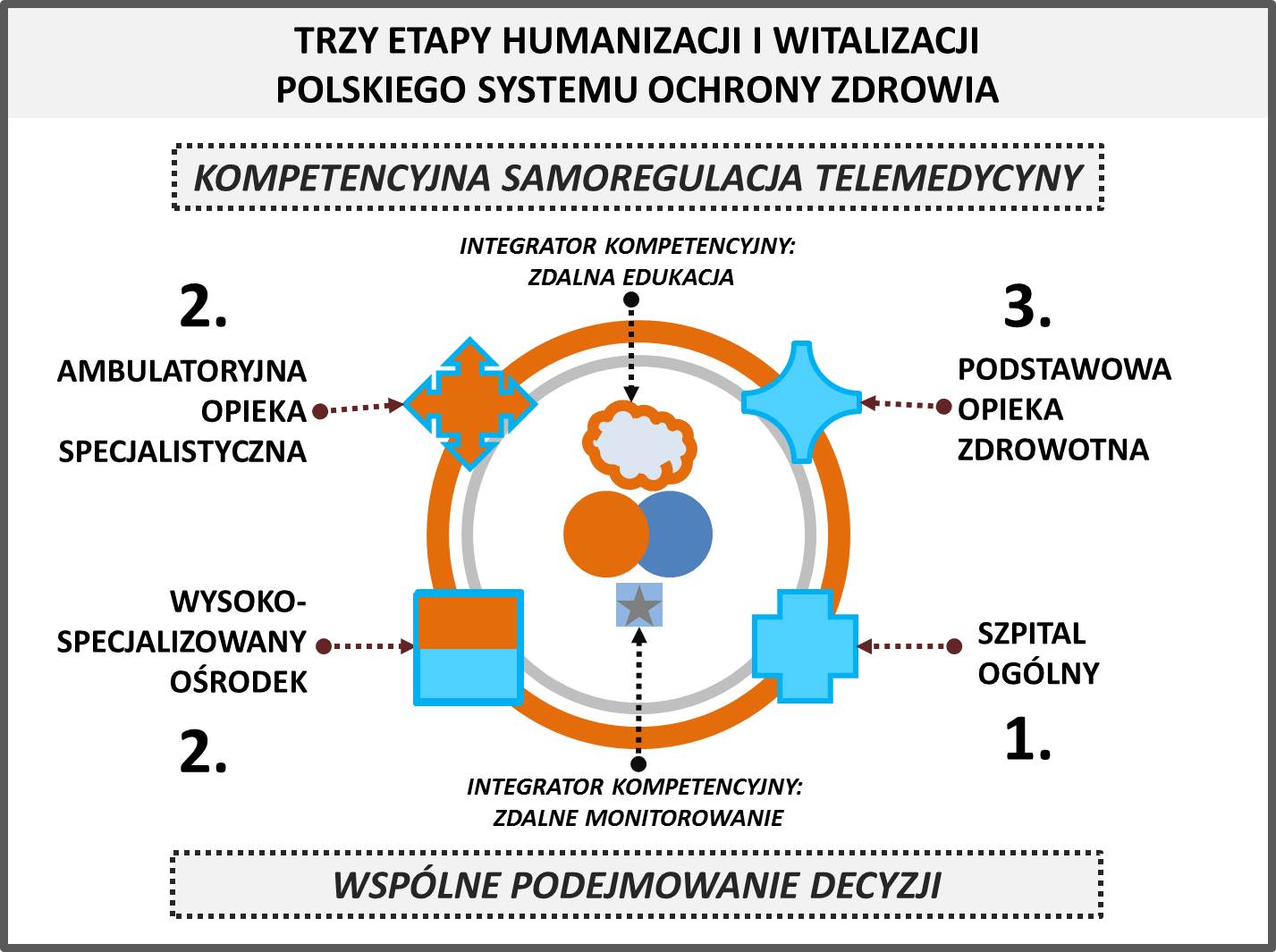
Rys. 2. Trzy etapy humanizacji i witalizacji Polskiego systemu ochrony zdrowia. Opracowanie własne Andrzej Madej.
Ale upowszechnienie stosowania już wytworzonych i wprowadzonych do praktyki nowych narzędzi i technologii, czyli ich sprawiedliwe i skuteczne wykorzystanie, zależeć będzie przede wszystkim od poziomu kompetencji społecznej, dla samodzielnego wykorzystywania technicznie wyrafinowanych możliwości. Kompetencji, wymagającej ciągłego doskonalenia, jako formy uczenia się przez całe życie.
Odpowiednio do zasady Kompetencyjnej samoregulacji telemedycyny.
Potrzeba rozwijania tej kompetencji nie wynika tylko z sensu optymalizacji wykorzystania kosztownego czasu zdalnego kontaktu pacjenta i lekarza. Potrzeba rozwijania tej kompetencji wynika też z wprowadzania nowych, odpowiednich do humanizowanego systemu ochrony zdrowia form dokonywania ustaleń terapeutycznych.
Dla właściwego zmotywowania pacjenta do samopomocy zdrowia, coraz częściej ustalenia będą następować zgodnie z zasadą Wspólnego podejmowania decyzji.
Zasady efektywności ekonomicznej systemu ochrony zdrowia
Formowanie dzięki zintegrowaniu systemu profilaktyki medycznej, mobilizacji samopomocy dla dobrostanu zdrowia własnego i swoich bliskich (samopomoc zdrowia), nie może się ograniczyć do specjalistycznych zagadnień medycznych. Podejmowanie trudu samodzielnej troski o zdrowie własne lub o zdrowie osób wobec których pozostajemy w moralnym zobowiązaniu solidarności, obejmuje szersze zagadnienia wychowawcze. Działania dla samopomocy zdrowia powinny zatem być wpisane w szerszą perspektywę kultury solidarności i subsydiarnego wsparcia wspólnoty dla usług rozwojowych dobrostanu społecznego. W szerszą perspektywę efektywności pracy dobroczynnej w gospodarce opartej na wiedzy.
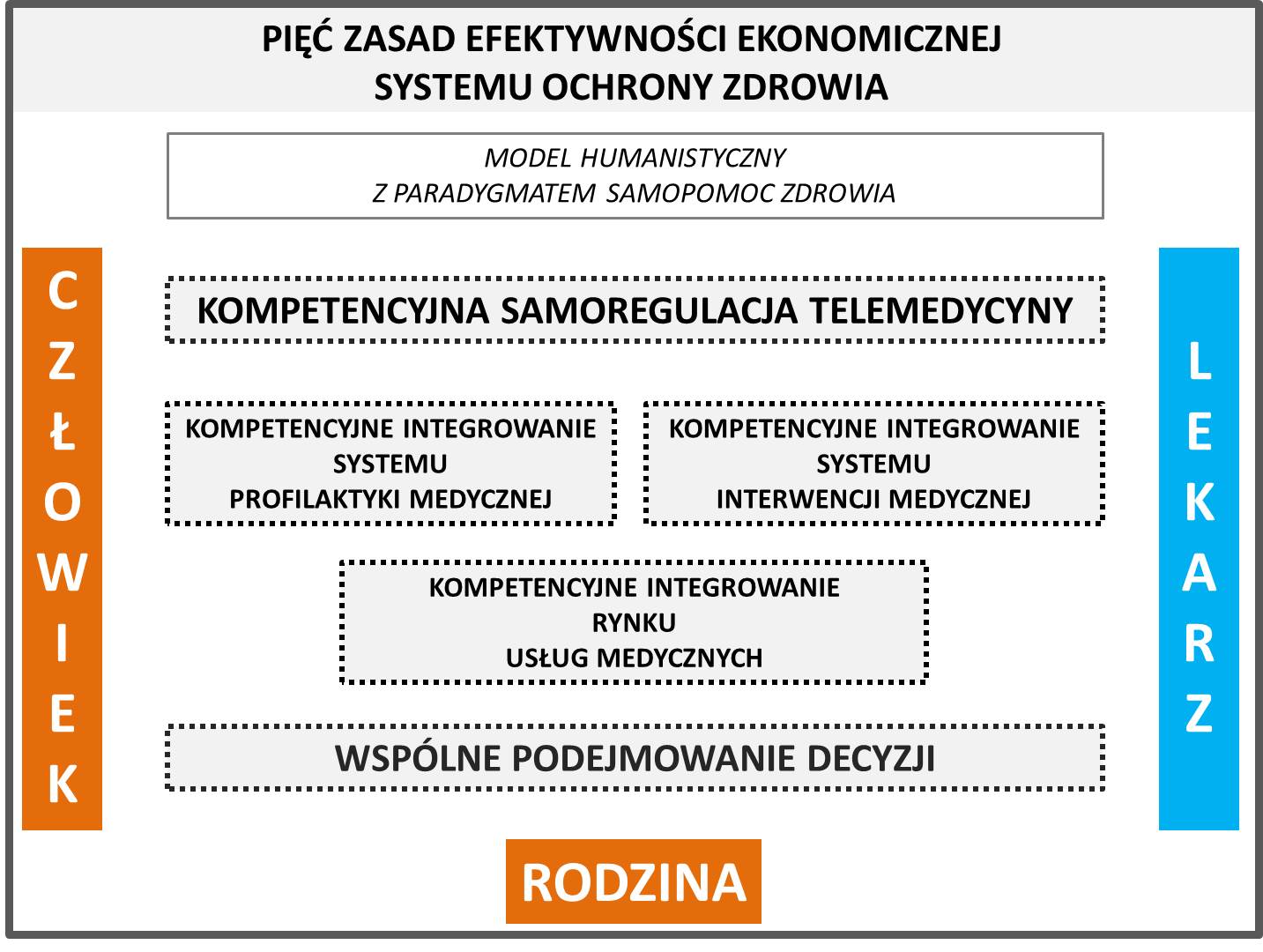
Rys. 3. Pięć zasad efektywności ekonomicznej systemu ochrony zdrowia. Opracowanie własne Andrzej Madej.
Aby mobilizacja dla podejmowana pracy dobroczynnej, opierała się na głębokim poczuciu sensu trudu towarzyszącego terapii medycznej, aby decyzja o jego podjęciu powinna respektować zasadę Wspólnego podejmowania decyzjiprzez pacjenta i lekarza. W tej kolejności rozkładu odpowiedzialności, co graficznie ukazuje relacja pomiędzy polami oznaczającymi człowieka i lekarza na Modelu humanistycznym systemu ochrony zdrowia (rysunek 1).
Pomiędzy tymi dwoma zasadami działania wyprowadzonymi z racjonalności medycznej, w poszczególnych obszarach systemu ujawniają się jeszcze trzy zasady integrujące kompetencje. Są to zasady: Kompetencyjnego integrowania systemu profilaktyki medycznej, Kompetencyjnego integrowania systemu interwencji medycznej i Kompetencyjnego integrowania rynku instytucji medycznych.
Przyjęcie tych pięciu zasad do uregulowań systemu ochrony zdrowia, byłoby wyrazem zastosowania kryteriów efektywności ekonomicznej ustroju Społecznej gospodarki rynkowej (rysunek 3). A konkretniej kryteriów efektywności ekonomicznej sektora dobroczynności, obejmującego ekonomikę gospodarstwa domowego.
Usługi medyczne kultury solidarności
Pisząc o zintegrowaniu profilaktyki medycznej, wskazywałem na potrzebę Narodowych przeglądów zdrowia (NPZ) jako kręgosłupa informacyjnego domowych bibliotek pamięci o dobrostanie zdrowia. Wskazywałem też na Otwartą medycynę szkolną (OMS) oraz Otwartą medycynę pracy (OMP), jako usługi wymagające pilnej modernizacji. Wiedza uzyskiwana dzięki tym trzem usługom, tworzy podstawę dla kompetencji medycznej i rozwijania jej poprzez Domową edukację medyczną z wykorzystaniem Pokoleniowych rejestrów zdarzeń (rysunek 4).
Wszystkie te trzy usługi realizują zasadę Kompetencyjnej integracji systemu profilaktyki medycznej.
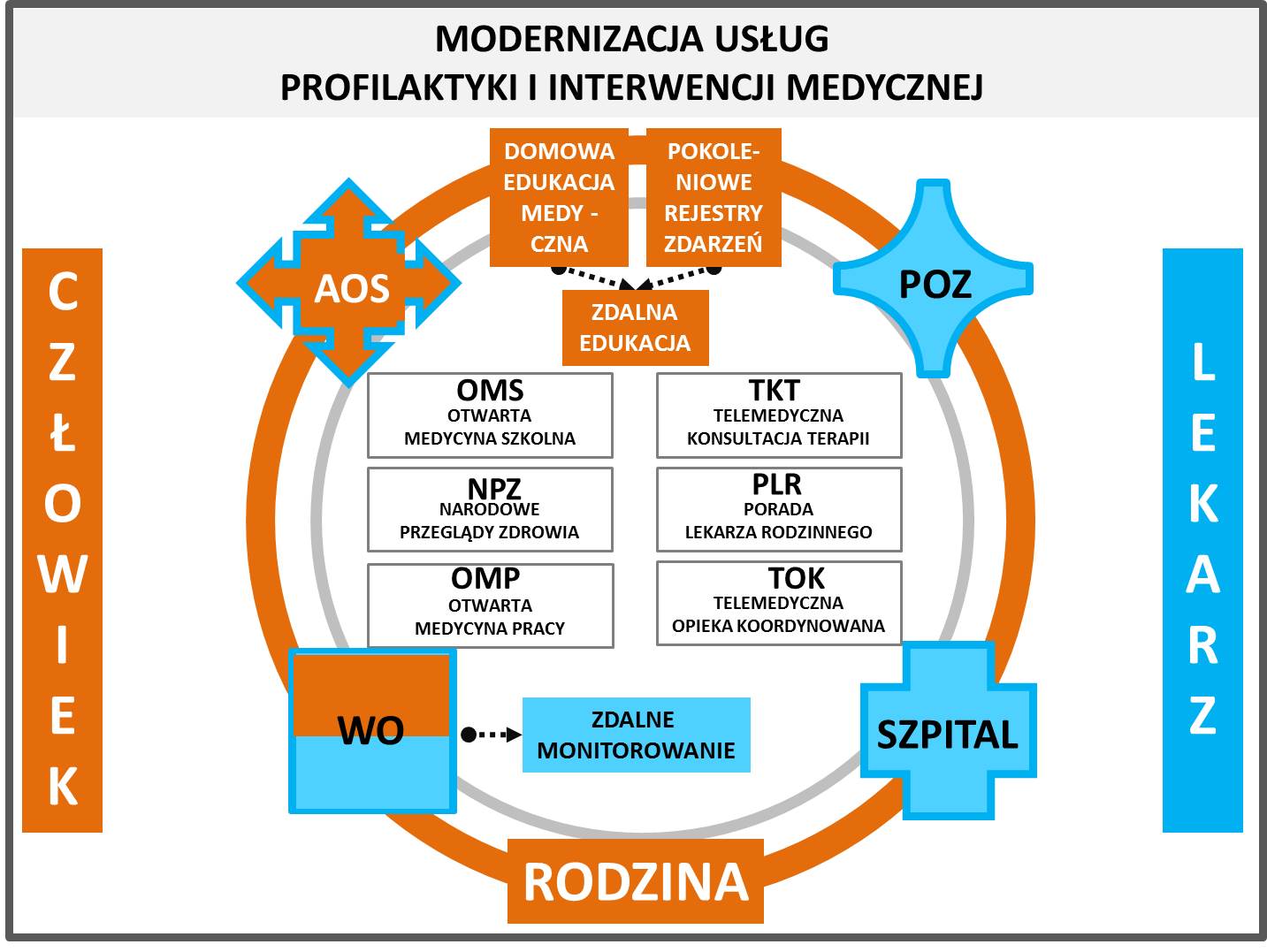
Rys. 4. Modernizacja usług profilaktyki i interwencji medycznej. Opracowanie własne Andrzej Madej.
Praktyczne wykorzystywanie domowej kompetencji medycznej pacjentów, służyć będzie lekarzom rodzinnym. Dzięki telemedycynie, będą oni ułatwiać pacjentom lub ich opiekunom (rodzicom, wnukom) nie tylko łatwiejszą komunikację, ale i dostęp do specjalistycznych telemedycznych konsultacji, sprawdzających odpowiedniość zaordynowanych terapii. Usługa Telemedycznej konsultacji terapii (TKT), powinna się stać formą otwarcia środkami ubezpieczenia publicznego internetowo nieograniczonych zasobów rynku. Powinna otworzyć rynek usług medycznych na nowe miejsca pracy lekarzy i na nowe specjalizacje medyczne.
W podobnej telemedycznej formie, domowa kompetencja medyczna, może być wykorzystywana przez zespół koordynujący opiekę nad osobą przewlekle chorą, niepełnosprawną lub wymagającą opieki paliatywnej. Tak jak w przypadku interwencji lekarza rodzinnego, w przypadku doraźnej zapaści chorobowej każdej osoby objętej ubezpieczeniem zdrowotnym, w bardziej trudniejszym terapeutycznie przypadku, trudniejszym bo wymagającym pracy solidarnej w ramach gospodarstwa domowego, efektywność wykorzystania nowoczesnych technologii, w tym telemedycyny, zależeć będzie w pierwszej kolejności od kompetencji członków gospodarstwa domowego. Zakres, formę, monitorowanie, wsparcie konsultacyjne takiej pracy, określić powinny procedury Telemedycznej opieki koordynowanej (TOK).
Te dwie nowego usługi instytucji Podstawowej Opieki Zdrowotnej, w połączniu z tradycyjną usługą Porady lekarza rodzinnego (PLR) realizują zasadę Kompetencyjnej integracji systemu interwencji medycznej.
Rynek usług medycznych
Kluczowym znaczenie dla rozwoju telemedycyny, mieć będzie efektywność rynku instytucji medycznych. Właśnie rynku, bowiem możliwość wyboru przez gospodarstwo domowe właściwej oferty z pomiędzy rywalizujących pomiędzy sobą instytucji systemu ochrony zdrowia, będzie nie tylko wyrazem wolności, ale i warunkiem rozwoju jakości świadczonych usług. W tym samoregulacyjnego koncentrowania środków inwestycyjnych na najbardziej efektywnych innowacjach
Ponieważ proces specjalizacji zawodowych nie daje możliwości zaspokajania wszystkich potrzeb medycznych gospodarstwa domowego przez jednego typu instytucję, rynek powinien zapewniać możliwie największą elastyczność w nawiązywaniu porozumień pomiędzy kilkoma rodzajami instytucji. Obok podstawowych instytucji szpitala, placówki Podstawowej Opieki Zdrowotnej (POZ), Wysokospecjalistycznego Ośrodka interaktywnej diagnostyki (WO), należy też przewidywać miejsce dla otwartych na edukację placówki Ambulatoryjnej Opieki Specjalistycznej (AOS).
Warunkiem największej efektywności powiązań konkretnych instytucji systemu ochrony zdrowia, jest umożliwienie im skupianie współdziałania wokół najbardziej atrakcyjnych produktów. Bez powiązań produktowych, rynek ochrony zdrowia zamykały by zmowy monopolowe, pogarszające warunki korzystania z usług medycznych.
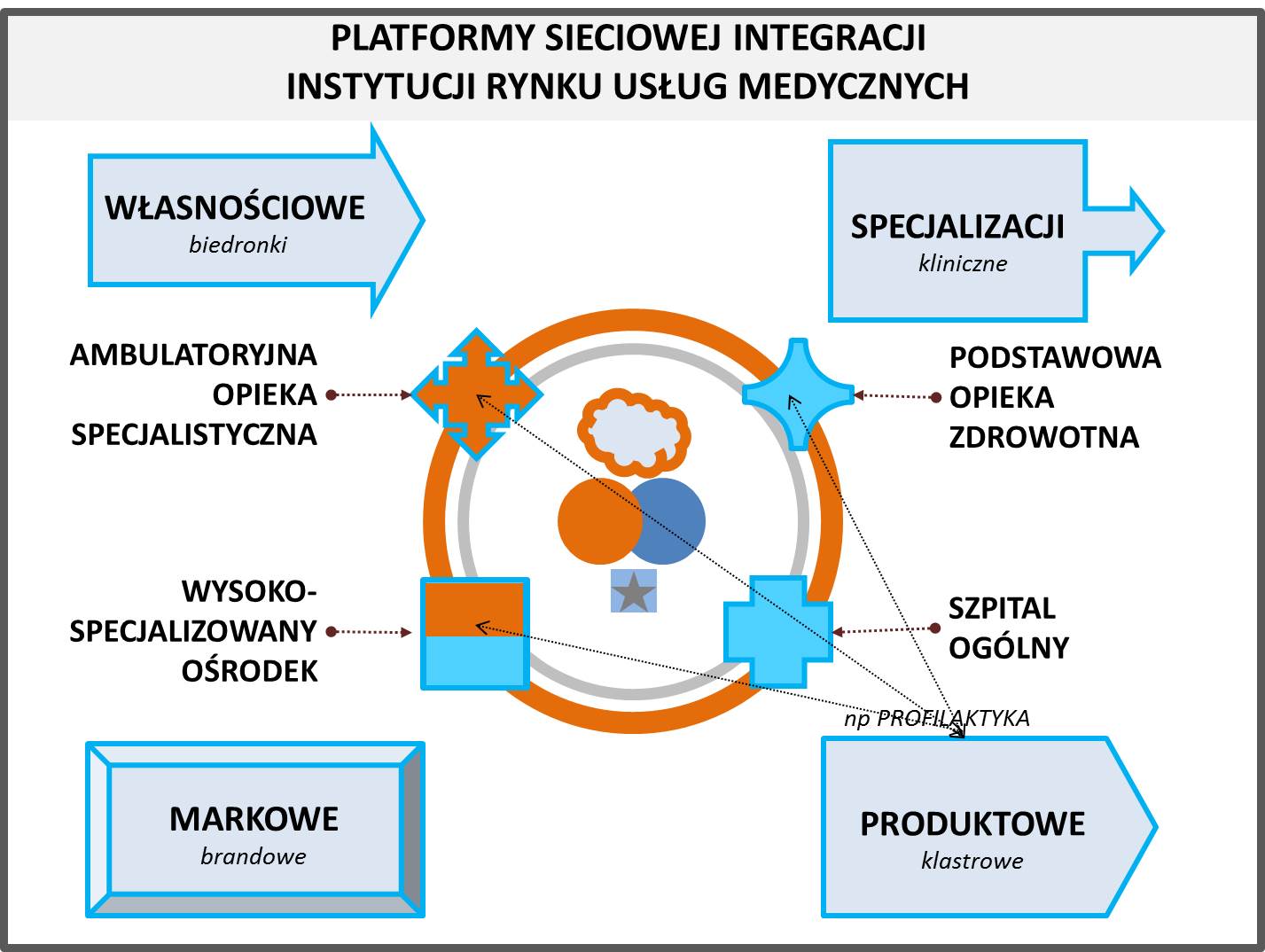
Rys. 5. Platformy sieciowej integracji podmiotów rynku usług medycznych. Opracowanie własne Andrzej Madej.
Cyfrowe możliwości gospodarki sieci wiedzy dają możliwość różnorakich powiązań. Platformy sieciowej integracji w gospodarce sieci wiedzy, pozwalają na zawiązywanie co najmniej czterech typów partnerstw podmiotów rynku usług medycznych: własnościowych, specjalizacyjnych, markowe i produktowych (rysunek 5).
Należy się spodziewać, że dla rozwoju usług profilaktyki medycznej, powstawać będą powiązania instytucji medycznych typu produktowego. I że nabierając krajowego doświadczenia, będą przedstawiać swoje oferty również poza granice Polski.
Otwierając lekarzom warunki do godnej pracy i tu i tam.
____________________________
Dla wprowadzającej grafiki wykorzystałem znak odbywającego się w Krakowie 24-27 maja 2018, 23-ciej Europejskiej Konferencji Lekarzy Rodzinnych WONCA (23rd WONCA Europe Conference), organizowanej przez Stowarzyszenie Kolegium Lekarzy Rodzinnych w Polsce, http://www.woncaeurope2018.com/.



